A Cirurgia Bariátrica (CB) é um dos tratamentos mais eficazes para a obesidade, e, por isto, vem aumentando sua realização no mundo inteiro. No Brasil, aumentou em 84% de 2011 para 2018.
Constitui mais uma medida para a perda de peso, além das mudanças de estilo de vida (MEV), que sempre devem ser presentes, associadas ao uso de medicações antiobesidade. Como já citado no estudo da obesidade, na maioria dos pacientes, a partir dos estudos científicos, as MEVs e as medicações promovem uma perda de peso de no máximo 10 a 15% do peso total, considerando condições ideais e acompanhamento regular. Isto é um resultado muito bom e capaz de reduzir a ocorrência problemas cardiovasculares (Infarto, AVC, obstrução de vasos). Porém, para alguns pacientes, sobretudo os com IMC > 40 kg/m2, com sobrecarga em joelhos, artroses, dor lombar, isto pode não ser suficiente para a melhora da qualidade de vida desejada. Também há, frequentemente, aqueles que não conseguem atingir nem 10% da perda de peso, ou perdem, mas reganham o peso perdido em um a dois anos. Para estes casos, a CB pode ser uma excelente opção.
1. Esclarecendo e Desfazendo Mistos
Existem muitos conceitos errados sobre a CB, o que prejudica a mudança da estratégia, quando somente o tratamento clínico não funciona.
Em primeiro lugar, a CB, bem como o uso de medicações para a perda de peso, está longe de ser um “atalho” ou uma mágica para a perda de peso. Perder quilos sempre exige muito esforço do paciente: dieta e exercícios físicos, redução da quantidade e do valor calórico dos alimentos, comer devagar, realizar exames seriados e manter o acompanhamento com a equipe multiprofissional por muito tempo. Na verdade, todos estes cuidados e mudanças do estilo de vida são para sempre, demandam muita atenção do paciente, recursos e tempo, com ou sem a bariátrica!
Em segundo lugar, a CB possibilita maior eficiência no tratamento da obesidade devido a vários mecanismos no organismo: um dos principais é a restrição de volume que a pessoa pode comer, devido a menor espaço no estomago. Assim, o estômago se enche mais, mandando maior informação ao cérebro de que já se está cheio e não há necessidade de comer mais. Além disso, outro mecanismo importante de outras cirurgias (gastrectomia e bypass) é a redução dos hormônios da fome ou o aumento dos hormônios que promovem a saciedade no cérebro. Assim, mesmo sem encher o estômago, a pessoa já se sente mais plena, sem fome e sem vontade de comer. Portanto, existe uma capacitação maior da pessoa para que consiga seguir a dieta, o que é o diferencial com os outros tipos de tratamento.
Para aqueles que tem receio da cirurgia bariátrica e consideram uma medida muito “agressiva” , é importante entender que nós, como médicos, sempre avaliamos os riscos e os benefícios de uma conduta, analisando com cautela a indicação correta, as contraindicações e monitorando o pre operatório. Este inclui vários exames laboratoriais, de imagem, para checar estes riscos, além da avaliação psicológica e nutricional. Depois de toda uma avaliação completa, aprova-se a cirurgia com os mínimos riscos possíveis ao paciente, compreendendo que os benefícios serão maiores do que o risco se terá com a cirurgia.
Além disso, outra questão importante a se considerar é o tempo em que se está acima do peso e a inércia para mudar o tipo de tratamento. O medo e a conformação podem gerar uma paralisia na vida, em que não se pensa nos componentes da equação corretamente. O risco e preço de se manter na mesma situação, na obesidade grave, podem ser maior do que o risco a ser enfrentado na cirurgia ou no pos operatório. Sabemos que a mortalidade da obesidade grave é muito maior do que na população geral: menos de 20% chegam aos 80 anos. Além disso, várias outras complicações inesperadas podem surgir durante o tempo da inércia: Dm, necessidade de insulina, HAS, Insuficiência cardíaca, Infarto, AVC , Insuficiência Renal, artrose, COVID grave etc. Muitas dessas podem melhorar com a perda de peso, mas muitas não são reversíveis. Portanto, não é razoável permanecer com uma doença refratária a múltiplas tentativas de tratamentos, por muito tempo, sem mudar a estratégia, enquanto ainda existe saúde e possibilidade de uma conduta eficaz. Neste tempo de indecisão e incerteza, várias complicações do excesso de peso podem surgir e se agravar, com piora da qualidade de vida.
Sobre o pos operatório a longo prazo, muitas pessoas ficam apreensivas de não conseguirem absorver mais os nutrientes, com desnutrição, diarreia, fraqueza, e com o excesso de pele. Porém, as cirurgias mais disabsortivas, em que se havia estas complicações de desnutrição, não são mais realizadas hoje em dia (Scopinaro, por exemplo). Várias cirurgias da atualidade nem se classificam como disabsortivas, como veremos a seguir, baseando-se mais na restrição mecânica de alimentos, e evitando a perda de nutrientes. Aquelas que são consideradas disabsortivas, das quais a principal é o bypass, mantém uma grande área de absorção de nutrientes, evitando a desnutrição. Assim, pode-se ter diarreia e dor abdominal, porém, quando é associado a má alimentação (mais gorduras e muito rápido, com o dumping). Há pequena perda de vitaminas e , por este motivo, fazemos reposição com polivitamínicos e cálcio, avaliando se há alguma deficiência mais específica no primeiro ano de acompanhamento (zinco, cobre, ácido fólico, tiamina – o que é menos comum). O mais comum é a deficiência de B12, tanto na gastrectomia quanto no bypass. Portanto, caso o paciente acompanhe corretamente, sempre, não haverá desnutrição, osteoporose ou maiores problemas. Pensando e comparando as pessoas que foram submetidas à Bariátrica e seguem corretamente, associado a novo estilo de vida, com aquelas que não foram, não haveria muita diferença, a não ser pelos polivitamínicos tomados. Muitas pessoas já os tomam para cuidado com cabelos e unhas, ou por deficiência de B12 e vitamina D , que são frequente na população geral.
Sobre o excesso de pele, este já foi gerado pela obesidade. A perda de peso irá ressaltar o que já estava antes fora do normal, sendo necessária , muitas vezes, a retirada, por meio de cirurgia plástica. Mas a conclusão deve ser só uma: a saúde vem em primeiro lugar do que a estética, a qual sempre tem solução, por meio de procedimentos seguros.
A partir daqui, iremos falar sobre as indicações, as contraindicações, os tipos de cirurgias, complicações e pos operatório, para maiores esclarecimentos sobre o assunto.
2. Indicações
*nota 1: São todas as doenças que são desencadeadas ou agravadas pela obesidade, as quais, com o emagrecimento, há comprovada melhora. Dm2, Apneia do Sono, Hipertensão Arterial, Dislipidemia, Doenças Cardiovasculares (Doença Arterial Coronariana, Infarto Agudo do Miocárdio, Angina, Insuficiência Cardíaca, AVC, Fibrilação atrial, Cardiomiopatia, cor pulmonale), Síndrome da hipoventilação, Asma Grave não controlada, Osteoartrose, Hernia discal, Refluxo gastroesofágico com indicação cirúrgica, pedra na vesícula, pancreatite de repetição, esteatose hepática, incontinência urinária de esforço na mulher, infertilidade masculina e feminina, disfunção erétil, síndrome dos ovários policísticos, veias varicosas e doença hemorroidária, hipertensão intracraniana idiopática, estigmatização social e depressão.
| IMC | Indicações |
| > 40 Kg/m² | Todos |
| > 35 Kg/m² | Com doenças associadas: (*) ver nota |
| > 35 Kg/m² | Com Diabetes Mellitus 2 há menos de 10 anos + idade entre 30 a 70 anos |
*Nota 2: No grau II, é raro que um paciente não tenha nenhuma das comorbidades acima descritas. Uma das mais comuns é a esteatose hepática, que pode ser detectada no Ultrassom de abdome, sempre presente com o aumento da cintura abdominal. Depois, a apneia do sono é muito frequente, em mais de 75% dos casos, além de refluxo gastroesofágico e estigmatização social (bulling, preconceito, comentários maldosos de familiares e amigos sobre estar acima do peso).
3. Contraindicações
- Sem tratamento clínico prévio, má adesão a dieta e atividade física.
- Doença psiquiátrica grave e sem controle
- Uso de drogas ilícitas e alcoolismo
- Quadros demenciais moderados a graves
- Ausência de suporte familiar
- Causas secundárias de obesidade (uso de corticoides, Sd Cushing etc)
- Doenças de bases graves de alta mortalidade ou descompensadas (Enfisema, Insuficiência cardíaca, Angina)
- Idade < 18 anos e > 65 anos são contraindicações relativas. Isto é, dependem do benefício com a cirurgia, e as condições físicas do indivíduo. Entre 16-18 anos, há necessidade de autorização e apoio dos pais, além de confirmação de que o paciente já passou pela puberdade (desenvolvimento dos hormônios e estabilização do crescimento).
Quem avalia se a CB está indicada ao paciente obeso é o endocrinologista, cujo laudo é necessário para possibilitar a cirurgia. Cabe a ele avaliar se houve a tentativa de perda de peso anteriormente, com modificações verdadeiras de estilo de vida, associado ou não a medicação, por pelo menos 2 anos, sem sucesso ou com reganho posterior. Não há necessidade de ser com o mesmo endocrinologista, mas caso seja identificado que o tratamento clínico da obesidade não foi implementado corretamente, ou que há transtornos alimentares e psicológicos importantes que precisam ser corrigidos antes, a cirurgia deve ser postergada e o tratamento adequado estabelecido, com regular acompanhamento. Isto porque é importante passar pelos processos de mudança de hábitos e da mente, devido a possibilidade de real perda de peso em alguns casos. É difícil, infrequente, mas com o tratamento correto, que exige muito esforço e orientações de vários profissionais, existem aqueles que conseguem perdem muitos kilos e manter-se no peso adequado. Caso não haja este mudança interior no paciente, a cirurgia poderá não ser efetiva na perda de peso, ou a chance de reganho depois será muito maior. Os transtornos alimentares ou psiquiátricos podem ser até agravados ou gerar complicações no pos operatório, devido à dieta restrita que será necessária.
Some-se a isto, deve haver avaliação de uma série de outros profissionais para dar início ao processo da CB: gastrocirurgião, nutricionista, anestesiologista e psicólogo. O anestesiologista avaliará risco cirúrgico e se há alguma condição/ doença do paciente que contraindique a cirurgia, podendo solicitar avaliação de demais especialistas: pneumologistas (se falta de ar, enfisema, asma não controlada) e cardiologista (angina, Infarto prévio, insuficiência cardíaca). O nutricionista irá prescrever a dieta antes e depois da cirurgia, sendo essencial o acompanhamento regular e frequente com este profissional no momento perioperatório. O gastrocirurgião avaliará o tipo de cirurgia que será realizada, pois existem várias técnicas.
4. Avaliação e Preparo Pré-operatórios
O endocrinologista deve realizar uma avaliação detalhada da história da Obesidade:
- Peso atual, altura medida na consulta, IMC, Padrão alimentar, transtornos psiquiátricos associados. Estes devem ser acompanhados e tratados.
- Avaliação das condições financeiras e suporte familiar após a cirurgia
- Compressão do paciente de necessidade de mudança de hábitos e estilo de vida, com acompanhamento com a equipe multidisciplinar periodicamente por toda a vida. No início mais frequente, e depois pode ser mais espaçado.
- Deve haver um esforço continuado, a partir da indicação da cirurgia, para a perda de 5 a 10% do peso total, a fim de reduzir a chance de complicações durante a cirurgia.
Além disso, podemos compreender pela motivação, esforço e seguimento das orientações, já antes da cirurgia, que os resultados da cirurgia serão melhores, bem como as chances de reganho do peso posteriormente. Por isso, a mudança da mente e dos hábitos de vida precisa acontecer antes da cirurgia e os profissionais de saúde sempre incentivarão isto. A CB não conseguirá substituir este cuidado e manter a perda de peso por muito tempo, ocorrendo reganho logo depois, caso os hábitos sejam desaprendidos e retornem o que era anteriormente.
- Avaliar as doenças associadas e, se precisar, compensá-las:
- DM: otimizar controle glicêmico, idealmente a Hbglicada (exame que avalia o estado do DM nos últimos 3 meses) deve estar abaixo de 7%, podendo-se aceitar até 8%. Se estiver descompensado, o ideal é modificar o tratamento e reavaliar.
- Dislipidemia (colesterol elevado): tratar com medicação se necessário.
- Hipotireoidismo: manter os exames próximos aos valores de referência
- Outras: hipertensão, apneia do sono.
- Gravidez: aconselha-se a anticoncepção durante o processo e até 1 ano após a cirurgia.
- Exames Laboratoriais: importantes para avaliar as condições acima, e também o perfil de vitaminas e ferro antes da cirurgia. Caso haja deficiência, é importante repor antes.
- Exames de Imagem: Eletrocardiograma, Raio X de tórax, USG de abdome (avaliar pedra na vesícula e gordura no fígado), Endoscopia e Densitometria. A Endoscopia deve ser feita com pesquisa da bactéria H pylori, pois, caso presente, deve ser tratada antes. A Densitometria óssea serve para comparar a massa óssea com as próximas após a cirurgia, já que a bariátrica pode alterá-la.
Outros exames podem ser necessários, se houver suspeita ou outros sintomas de doenças descompensadas (angina, insuficiência cardíaca, enfisema, apneia do sono)
5. Tipos de Cirurgias
| Técnicas Restritivas Promovem maior restrição a passagem de alimentos no estômago, reduzindo o volume. | – Balão Gástrico – Banda Gástrica Ajustável – Gastroplastia Vertical Endoscópica – Gastrectomia Vertical (sleeve) |
| Técnicas Disabsortivas Até podem incluir restrição do estômago, mas se baseiam na redução da absorção dos alimentos no intestino. | – Derivação Biliopancreática de Scopinaro – Derivação Biliopancreática com Duodenal Switch – Derivação Gástrica em Y de Roux (“Bypass Gástrico em Y de Roux”) |
- Diferença com as outras duas técnicas: não precisa repor vitaminas com polivitamínicos, com exceção da B12. Perda de peso de 30-45% do excesso de peso (aproximadamente entre 20 a 30% do peso atual da pessoa), sendo menor do que as outras disabsortivas. Obs: O excesso de peso é o peso atual da pessoa menos o peso ideal.
- (por exemplo: se uma moça tem 1,60 e 100 kg, terá IMC de 39. O peso ideal é aquele correspondente ao IMC de 25, sendo então 64 kg. O excesso de peso será 100- 64 kg = 36 kg
- Começaremos das técnicas menos invasivas, endoscópicas, para as de videolaparoscopia. Estas cirurgias restritivas, no geral, são contraindicadas em pacientes que apresentam doenças esofagianas graves (refluxo grave, varizes da cirrose).
5.1 Ténicas Restritivas
5.1.1 Balão Intragástrico Ajustável
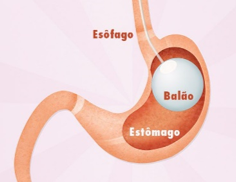
- É colocado uma prótese de silicone, por meio de Endoscopia, que se enche de 400 – 700 ml de água no estômago. Isso preenche uma boa parte do estômago, reduzindo a quantidade de alimentos ingerida, aumentando a sensação de plenitude após refeição e também os hormônios da saciedade.
- Duração: diferente das outras cirurgias, o balão só pode permanecer no paciente por até 6 meses. Se for necessário recolocar, deve-se aguardar 30 dias.
- Resultados: perda de 20 a 30% do excesso de peso. Até pode ser feita em casos menos graves, com IMC entre 27 a 30, porém, caso não seja tomada alguma outra conduta após a retirada do balão, o reganho de peso ocorre em quase todos os pacientes, mesmo com as MEV. Isso é esperado, como explicado no artigo de obesidade, devido à memória metabólica e efeito sanfona. Por isto, o procedimento pode ser repetido, porém, é pouco prático mantê-lo como tratamento de longo prazo. A sua grande função constitui ser uma ponte para uma gastrectomia ou Bypass, que são definitivas, em pacientes com alto risco operatório. Estes são os pazcientes com IMC muito elevado (>50 kg/m2), ou menor com múltiplas comorbidades (Dm2 descontrolado, Infarto prévio, apneia do sono grave, hipertensão de difícil controle).
- Complicações: Ruptura do balão, porém, a incidência é muito baixa. Obs: dentro da solução de água do balão, é também colocado uma solução com cor azul. Assim, caso haja ruptura do balão, a urina se tornará azul, para indicar necessidade de outro procedimento ou conduta.
- Vantagens: mínimo risco cirúrgico (menos do que a bariátrica) e menos complicações do pos operatório, em relação a Gastrectomia, que serão comentadas adiante.
- Desvantagem: procedimento fora da cobertura de planos de saúde. Necessidade de recolocação do balão em 6 meses; reganho do peso após a retirada.
5.1.2 Gastroplastia Endoscópica
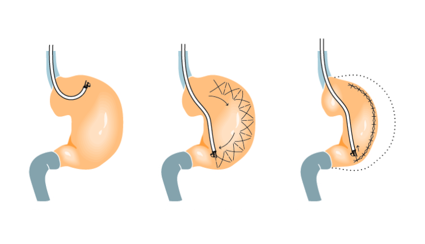
- Ainda não é muito realizado no mundo, mas é uma opção menos invasiva do que as outras cirurgias, pois é realizado somente pela Endoscopia. O estômago é reduzido através de suturas endoscópicas, sem necessitar de laparoscopia ou cortes. Não há retirada de nenhuma parte do estômago.
- Resultados: perda de 15-20% do peso – ou 30-40% do excesso de peso. Apresenta uma perda de peso, então, um pouco menor do que a Gastrectomia Videolaparoscópica, porém, ainda assim, eficaz. Em pacientes com IMC maior do que 40 kg/m2 , pode não ser tão efetivo, devendo ser optado pelas outras técnicas, comentadas a seguir.
- Indicação/ aplicação na prática: para pacientes que tem Obesidade grau I , após tempo de seguimento e tentativas prévias.
- Vantagens: Ínfima chance de complicações no perioperatório e no pos operatório também, em relação a técnica por laparoscopia. O procedimento é rápido, dura em torno de 1 hora, e o paciente pode sair no mesmo dia da cirurgia.
- Desvantagem: procedimento fora da cobertura de planos de saúde.
5.1.3 Banda Gástrica Ajustável
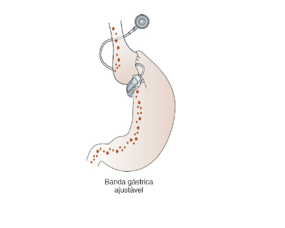
- Procedimento: por via laparoscópica, é posicionada uma cinta ao redor do estômago, próximo da cárdia, com porção interna de silicone ligada a um cateter conectado à pele. Pode ser ajustada através de injeções periódicas de pequenos volumes de soro fisiológico que insuflam o silicone. Também pode ser retirado, caso necessário.
- Resultados: Perda de quase 30% do excesso de peso (ou 15% do peso da pessoa)
- Complicação: é comum necessitar de reabordagens devido a recidiva da obesidade. Por isso está em desuso, sendo < 3% das cirurgias bariátricas do mundo.
- Desvantagens: o próprio paciente pode afrouxar a banda gástrica, podendo comer mais, o que prejudica no tratamento, sobretudo em episódios de compulsão alimentar.
- Procedimento não coberto pelos planos de saúde.
5.1.4 Gastrectomia Vertical (ou Sleeve)
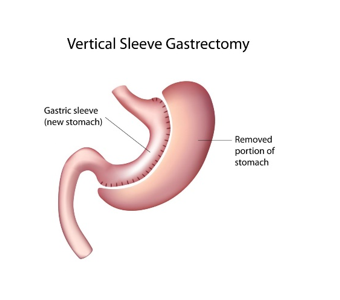
- Sua realização vem crescendo no mundo inteiro, inclusive no Brasil. Anteriormente, esta cirurgia era um primeiro tempo da cirurgia do duodenal switch, vindo em um segundo momento o bypass do intestino. Porém, como a primeira já mostrava resultados muito satisfatórios de perda de peso, acabou se consolidando como um único método de perda de peso. Além da restrição mecânica à comida e o aumento dos hormônios da saciedade (como na Gastroplastia Endoscópica), reduz o hormônio da fome (a grelina), devido a retirada do fundo gástrico que o produz.
- Procedimento: por via laparoscópica, retira cerca de 80% da curvatura maior do estômago, restando uma parte como se fosse um pedaço de manga de uma blusa (sleeve do inglês), que é fechada com grampeador. O reservatório gástrico restante consiste em 100 – 150 mL.
- Resultado: perda de 30 a 45% do excesso de peso.
- Complicação:
- Aguda: fístulas (mas é bem pouco frequente, pois não há anastomoses, isto é, junção de duas partes do intestino), estenoses da entrada ou saída da bolsa do estômago (redução do diâmetro da estrutura), sangramento – todas estas são raras. Mortalidade de 0,1%.
- Crônica: deficiência de B12, pois esta necessita da parte de tecido do estomago retirado para ser absorvida. Pode ocorrer ou agravar a doença do refluxo preexistente (até 20% dos paciente). Se o paciente comer demais, e retomar antigos hábitos, pode dilatar novamente a bolsa do estômago.
5.2 Técnicas Mal-absortivas
5.2.1 Derivação Gástrica em Y de Roux (ou “Bypass Gástrico em Y de Roux”)
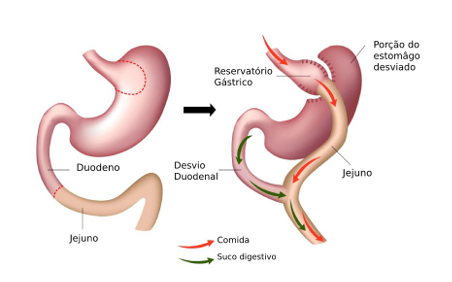
- Procedimento: Primeiro, é realizado uma Gastroplastia, isto é, o estômago é reduzido por meio de sutura (costura) de parte do estômago, sobrando 50 mL aproximadamente de volume. Depois, procede-se uma anastomose (união) entre o estômago reduzido e uma parte do intestino mais distante, o jejuno, pulando (o Bypass) o duodeno e excluindo em torno de 75 cm de intestino. Ou seja, evita-se uma grande parte de absorção dos alimentos. Além disso, promove o aumento de hormônios relacionados à saciedade e ao metabolismo da glicose (incretinas, GLP, que estimulam a liberação de insulina após passagem do alimento), melhorando em grande parte e até controlando o Diabetes da pessoa.
- Resultados: perda de até 70% do excesso de peso (30 a 50% do peso total de antes) ! 70% dos diabéticos tipo 2 tem remissão completa da doença.
5.2.2 Derivação Biliopancreática de Scopinaro
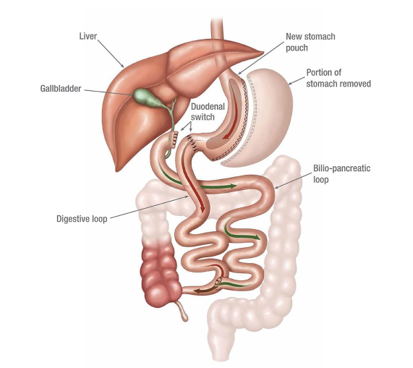
- Esta cirurgia pode ser indicada para obesidade muito grave (IMC > 50), em há necessidade de uma perda muito grande de peso, para sair da obesidade.
6. Cirurgia Metabólica
A cirurgia metabólica é simplesmente um termo utilizado para descrever a CB que irá auxiliar na remissão ou na melhora do Diabetes de um paciente – isto é, o foco principal é o Diabetes, mais do que o peso. Isso se torna particularmente útil naqueles com menor tempo de DM2 (<10 anos), entre 30 a 70 anos de idade, e que não precisam ser ter uma obesidade mais grave, isto é , se classificam no grau I. Nestes casos, a cirurgia irá promover a remissão do DM na maioria dos casos, mesmo em uso de insulina, com forte componente genético (histórico familiar), sendo de grande utilidade para prevenir uma série de complicações na vida deste paciente.
Pode ser tanto a gastrectomia quanto o Bypass. Mas sabemos que o bypass é melhor ainda como cirurgia metabólica, por aumentar as incretinas, que são os hormônios que estimulam a secreção pancreática de insulina. Ainda, os dois tipos de cirurgia auxiliarão muito no DM, devido a redução da quantidade de carboidratos e grande perda de peso e que é a origem do DM.
7. Referências Bibliográficas
- Halpern B, Chiavoni CR. Novas perspectivas no tratamento da obesidade. In: Sociedade Brasileira de Endocrinologia e Metabologia; Carvalho GA, Czepielewski, Meirelles R, organizadores. PROENDÓCRINO (Programa de Atualiação em Endocrinologia e Metabologia). Ciclo 11. Porto Alegre: Artmed Panamericana; 2019. P. 11-36. (SECAD – Sistema de Educação Continuada a Distância, v. 2).
- Vilar, Lucio. Cirurgia Bariátrica e Metabólica. In Endocrinologia Clínica (p. 3516). Guanabara Koogan. Edição do Kindle.
- Mancini, Marcio C. Princípios Básicos do Tratamento: indicações e Objetivos. Tratado de Obesidade (p. 688). Guanabara Koogan. Edição do Kindle.
- Melo, Maria Edna; Zenóbio, C. M. M., Rizzolli, J. Mancini, M. C. Complicações e Rediciva do Peso após cirurgia Bariátrica. In: Guia Prático em Obesidade. Cap 24. Clannad. SP


