São 5-10% dos diabéticos do mundo, enquanto os outros 90% são DM2. Atualmente, a incidência é de 130 mil casos novos a cada ano, no mundo, e tem aumentado a cada ano, em cerca de 3%.
1. Causa
Geralmente, ocorre em paciente mais jovem ( <18 anos) , apesar de poder surgir em qualquer idade, e se deve a destruição do pâncreas por células imunes – isto é, agentes da imunidade que se voltam contra células do próprio corpo (autoimunidade), por mecanismos ainda não completamente esclarecidos.
Não existe um motivo claro para a ocorrência disso, mas alguns estudos apontam alguns fatores como infecções virais (rubéola, Coksakie), estresse ambiental, introdução precoce do leite de vaca antes de 1 ano, aleitamento materno por curto tempo, deficiência de vitamina D durante a vida fetal.
O DM2, por sua vez, tem suas causas muito bem estabelecidas na obesidade, tipo de alimentação e sedentarismo. Ambos os diabetes podem ter contribuição genética, sendo muito mais forte no DM2 do que no Dm1 (em cujos parentes de 1º grau, somente 3-5% tem Dm1 também, contra 40% no DM2).
O DM2, por sua vez, tem suas causas muito bem estabelecidas na obesidade, tipo de alimentação e sedentarismo. Ambos os diabetes podem ter contribuição genética, sendo muito mais forte no DM2 do que no Dm1 (em cujos parentes de 1º grau, somente 3-5% tem Dm1 também, contra 40% no DM2).
Assim, a doença é manifesta quando 90% das células do pâncreas estão destruídas, ou seja, surge a hiperglicemia. Os sintomas somente ocorrerão com altíssimos níveis de glicose no sangue, que promovem muita sede, poliúria (aumento da urina), muita fome, desidratação e perda de peso. A visão pode ficar turva, e dois terços dos casos se manifestam inicialmente com a cetoacidose diabética. Esta é uma condição mais típica do DM1, quando há ausência total de insulina, em que o sangue se torna mais “acido”, além da hiperglicemia. Há piora da consciência, desidratação, confusão mental e dor abdominal, podendo ser grave e letal, se o paciente não buscar auxílio médico.
2.Tratamento
Consiste na insulinoterapia plena, que é continuamente necessária desde o momento do diagnóstico. Diferente do DM2, não há a possibilidade de basear a terapia completa em medicações orais, pois o pâncreas se encontra destruído e não pode voltar à produção de insulina. As medicações do DM2, por sua vez, estimulam essa produção de insulina, ou atuam no mecanismo de origem do diabetes, que é a resistência à insulina, o que não existe no DM 1 de início. A insulinoterapia plena do Dm1 consiste em dois tipos de insulina, com tempos de ação diferentes. Isso objetiva simular a secreção normal de insulina do próprio pâncreas, mais próximo ao natural possível, para obter o controle glicêmico adequado. A figura abaixo, mostra
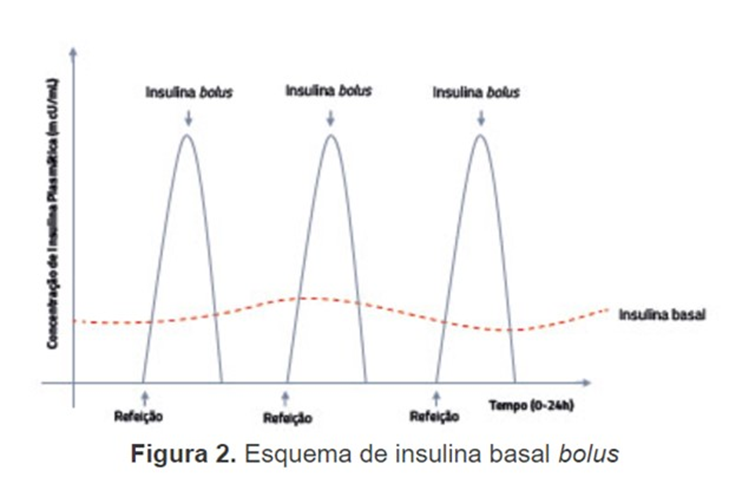
Assim, existe a insulina basal, que atua em um mesmo nível contínuo por 24 horas, e a insulina prandial ou bolus, para cobrir o pico glicêmico das refeições. Para cada tipo, existem várias insulinas diferentes, com eficácia e posologias diferentes. Muitas vezes esbarramos no principal fator limitante da terapia do DM1, que é o custo do tratamento.
Vemos que a insulina basal independe do tempo da refeição, pois começa a atuar pelo menos 2 horas após a aplicação. Porém, geralmente prescrevemos junto das refeições para facilitar o modo de administração.
No caso da NPH: são necessárias, pelo menos, 3 aplicações no dia: uma na parte da manhã, outra na parte da tarde (almoço) e outra na parte da noite. Neste horário, o que mais bem se aplica ao paciente é na hora em que vai dormir, pois desta maneira, o pico de atuação da NPH (8 horas) se dá após o paciente acordar, o que reduz as chances de hipoglicemia não percebida, por exemplo, durante o sono. Por isso, o horário da insulina bolus (rápida / prandial) do jantar será diferente da insulina basal NPH, que será antes de dormir.
Os próximos tipos de insulina basal são chamados de análogos de insulina (Detemir, Glargina, Degludeca)
Na administração da Detemir, são necessárias, geralmente, 2 aplicações por dia: uma cedo e a outra a noite, devido a seu tempo de duração.
No uso da Glargina U100, é necessário, na maioria das vezes, uma aplicação ao dia, que pode ser aplicada tanto de manhã quanto de noite. Quando a dose é muito alta, em paciente muito resistente à insulina, por vezes, a dose é dividida em duas aplicações.
No caso da Glargina U300 ou da Degludeca, são usadas uma vez ao dia somente.
De todos estes tipos de insulina, obviamente, os de mais fácil aplicação são aqueles que são exigidos somente uma vez ao dia (os análogos de insulina: detemir, glargina e degludeca), o que influi muito na adesão do paciente e na prevenção das complicações do DM. Não só isso, como também reduzem o risco de hipoglicemia e a variabilidade glicêmica, pois não apresentam pico de ação no sangue, semelhante o que ocorre no corpo naturalmente.
Tipos de insulina bolus disponíveis e preços aproximados
| Tempo para início da ação | Tempo para picoda ação | Tempo de duração total da ação | Preço Aproximado | Nomes comerciais | |
| NPH | 2h | 8h | 12h | Disponível gratuitamente no SUS | Humulin N Novolin N |
| Detemir | 4h | Sem pico | 18h | 1 caneta R$ 90 | Levemir |
| Glargina | 2h | Sem pico | 20 a 24h | 5 canetas R$ 200 (Basglar) 1 caneta Lantus R$ 90 | Basaglar ou LAntus |
| Glargina 300 | 2h | Sem pico | 36h | 1 caneta R$ 190 | Toujeo |
| Degludeca | 2h | Sem pico | 42h | 1 caneta R$ 130 | Tresiba |
- Observação: Além do preço das canetas, também há o das agulhas que devem
ser compradas separadamente. Custo aproximado: R$ 100 – 100 agulhas.
A cada refeição que fazemos, os carboidratos são absorvidos, elevando a glicemia em até 1-2 horas, quando um pico de insulina é produzido pelo pâncreas para evitar que a glicemia suba muito.
Por este motivo, prescrevemos as insulinas mais rápidas um pouco antes das refeições principais. Bem como no caso da insulina basal, damos preferência ao análogos de insulina (Glulisina, a Lispro, a Asparte), pois atuam mais rápido do que a Insulina Regular. Assim, oferecem melhor possibilidade de controle e evitam mais pico hiperglicêmico no pos refeição, além de ser mais cômodo para o paciente aplicar 10 min antes das refeições, do que 30 min antes.
A FIASP é um novo tipo de insulina rápida lançada no mercado, que tem atuação imediata, podendo ser aplicada exatamente na hora ou até depois da refeição, o que é mais cômodo ainda para o paciente, já que pode mudar o que irá comer no momento, e isso afeta a contagem de carboidratos.
Já a Afrezza é uma insulina inalável, que foi aprovada para o tratamento de DM desde 2019. É ideal para quem possui fobia a agulhas e mais cômodo, pois pode ser inalada na hora da refeição e tem menos chance de hipoglicemia. O único inconveniente é que reduz um pouco da capacidade pulmonar (que medimos na espirometria), portanto, não podendo ser prescrita para pacientes com doença pulmonar grave. Outra desvantagem é que vem em doses fixas de 4, 8 e 12 ui, não podendo ser variável conforme os cálculos que utilizamos para contagem de carboidratos e correção de dextro – como veremos a seguir. Cada 1,5 ui da Afrezza equivale a 1 ui da insulina Asparte/ lispro ou Glulisina.

3. Como que os endocrinologistas calculam as doses das insulinas?
Em primeiro lugar, a dose utilizada pelos pacientes variam conforme inúmeras variáveis, que dependem do grau de atividade física, das gramas de carboidratos ingeridas, da resistência natural do paciente à insulina, da idade e do risco cardiovascular.
Assim, inicialmente, fazemos uma estimativa da dose, com base no perfil do paciente e do objetivo, isto é , o alvo desejado de controle glicêmico (rígido ou permissivo). Depois, dividimos metade da dose para insulina basal e metade, para a insulina prandial, o que é a forma mais correta. Sabemos o esquema de insulina está inadequado, quando maior parte da dose está na insulina basal. Isso propicia muitas hipoglicemias, e muita variabilidade glicêmica, aumentando a frequência de complicações do DM. Veremos o porquê a seguir.
- Insulina Basal:
A dose diária não varia como a Bolus, pois simula sempre uma mesma dose contínua durante o dia inteiro. A isso se exclui condições de internação, com altos níveis de estresse físico, emocional, pos cirúrgico, em que a glicemia costuma a se elevar muito, e as doses de insulina basal e bolus também.
Como já dito anteriormente, dependendo do tipo de insulina, a aplicação pode variar de uma a três no dia, independente das refeições.
- Insulina Bolus (prandial / refeição):
Até pode ser utilizada uma dose fixa, para cada refeição. Porém, haverá menor precisão para correção das glicemias, pois não considera o quanto de carboidrato que o paciente come, e nem o nível atual de glicemia. Por exemplo, a quantidade de insulina bolus necessária para cobrir um pãozinho é bem diferente daquela necessária para cobrir um prato cheio de macarrão e queijo. Da mesma forma, a quantidade de insulina necessária para corrigir uma glicemia de 300 antes da refeição será diferente da dose necessária para corrigir uma glicemia de 160.
Considerando estes dois fatores, o quanto que se come e o nível atual da glicemia antes da refeição, o paciente poderá ter muito mais liberdade de comer o que quiser, sem se preocupar com hipoglicemias ou hiperglicemias após refeição. É por isso que é muito mais seguro se utilizar maior proporção de insulina bolus, do que insulina basal, que não pode variar conforme a necessidade do paciente.
Mas, se o paciente não tiver a possibilidade ou capacidade de calcular as doses mais precisas, o endocrinologista poderá prescrever uma dose fixa antes das refeições, tendo o inconveniente de ter muito maior variabilidade glicêmica, muito mais hipoglicemias e hiperglicemias.
Caso o paciente não saiba ou não queira fazer a contagem de carboidratos, mas possa medir o dextro sempre antes das refeições e possa utilizar a tabela de correção de glicemia, o endocrinologista poderá prescrever doses de insulina que variam conforme o dextro, conforme alguns cálculos que utilizamos (varia de paciente para paciente). Por exemplo: 6 ui entre 71-140, 7 ui entre 141-170, 8 ui entre 171-200 etc. Isso já auxilia a variabilidade glicêmica, apesar de não ser o melhor / o mais ideal.
Estes dois fatores citados tem nome: são o Fator de Sensibilidade e a Relação de Insulina/ Carboidrato. Dessa maneira, é possível escolher a melhor dose de insulina bolus para cada paciente.
Fator de Sensibilidade (FS): é um número que consiste na quantidade de glicose do sangue que se reduzirá após a administração de 1 unidade internacional (ui) de insulina bolus. Em outras palavras, é o quanto que uma unidade de insulina irá reduzir de glicemia, geralmente em 2 a 4 horas.
Varia entre 10 a 60, sendo 10 um FS em um indivíduo muito resistente a insulina, e 60, em um indivíduo bem sensível a insulina. Ou seja, quanto maior o número, maior a sensibilidade à insulina. Vários fatores determinam a resistência à insulina: idade, obesidade, horário do dia, estresse (internação), grau de atividade física, insuficiência renal ou hepática. Assim, os endocrinologistas utilizam alguns cálculos para chegar ao melhor fator para um diabético.
Relação Insulina Carboidrato (IC): é também um número, que consiste na quantidade de carboidratos que serão metabolizados (“queimados”) por uma unidade de insulina bolus.
Varia entre 5 gramas até 25 g de carboidratos, dependendo também da sensibilidade do indivíduo a insulina.
Com base em algumas continhas e na dose total de insulina que o paciente estaria usando, achamos estes dois números, a fim de que consigam realizar a contagem de carboidratos.
Atenção: Até que se achem os número corretos para um paciente diabético, tanto do FS quanto da IC, há necessidade de algumas consultas e reavaliações sobre o seu efeito nas glicemias pré e pos prandiais. Por isso que é essencial que o paciente traga as anotações de dextro para que possamos ajustar os números e as doses. Estas serão modificadas conforme a variação da glicemia pre para a pós prandial.
4. Como calcular a dose de insulina bolus de uma refeição?
Em primeiro lugar, é necessário medir o dextro antes da refeição.
Em segundo lugar, devemos saber o quanto de carboidratos que se irá comer. (Carboidratos)
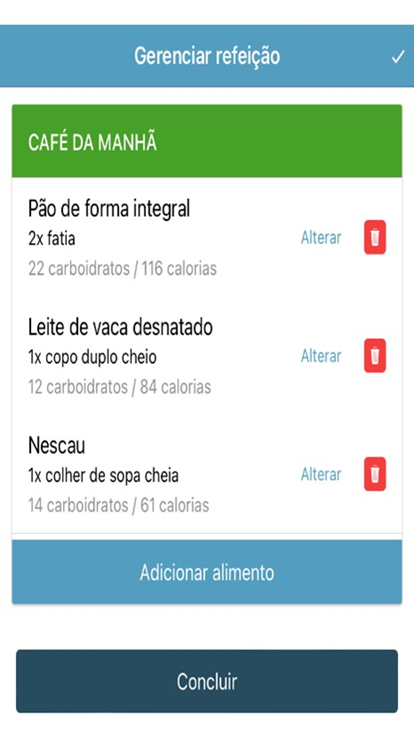
Existem vários aplicativos de contagem de carboidratos (“Contagem de Carboidratos” da SBD – Sociedade Brasileira de Diabetes .) Alguns já até calculam a dose de insulina que seria utilizada com bases nestas duas informações introduzidas (apps: Glic ou My Sugar), após a introdução das configurações do FS e da IC pelo endocrinologista. Isso é uma excelente e fácil maneira de se controlar o DM1, com todo o benefício da liberdade de comer refeições variadas, e ter uma dose certa de insulina. O que estes aplicativos fazem é exatamente a mesma conta que será mostrada a seguir:
Este é um exemplo do aplicativo de contagem de carboidratos. Coloca-se na busca quais alimentos irá comer, e o aplicativo informa quantos gramas de carboidratos cada alimento tem.
É importante só fazer a distinção entre o peso do alimento completo e o peso em gramas da parte que é carboidratos. Esta é a que desejamos.
Por exemplo: um pão de 50 gramas, tem aproximadamente 25 gramas de carboidratos. Não confundir os 50 gramas do peso, com a parte que é só carboidrato, que é somente 25 g.
Primeira conta: correção do dextro atual para o alvo, que geralmente é entre 100 a 140.
Dextro atual – 100 = X unidades de insulina necessária para se corrigir a glicemia atual FS.
Se a glicemia atual já estiver no alvo ou menor, não será necessária esta conta.
- Segunda conta que se somará ao número de unidades de insulina anterior
Carboidratos em gramas = Y unidades de insulina necessária para queimar a refeição
IC e não subir a glicemia
- X + Y = Total de dose de insulina
A ser aplicada antes da refeição
Exemplo , então:
A refeição colocada no aplicativo de contagem fornece 48 gramas totais de carboidratos, e o dextro antes da refeição é de 200. O endocrino colocou os seguintes parâmetros para fazer a continha: FS = 30 e IC = 10 gramas. Assim, prossegue-se às contas:
200 – 100 + 48 g => 3,33 + 4,8 = 8,13 –> arredondar para 8 ui de insulina antes da refeição
30 (FS) 10
É simples, não é? o que é mais difícil é todo dia, em todas as refeições, ter a diligência de fazer a contagem. Mas isso é essencial para evitar as complicações do DM, que serão comentadas em artigo posterior, as quais reduzem os anos de vida produtivo das pessoas e a qualidade de vida também.
5. A Aplicação da Insulina
Aqui seguem algumas instruções para a aplicação da insulina.
Retirar da geladeira insulinas que estão em uso, entre 15 e 30 minutos, antes da aplicação para diminuir a dor da aplicação.
- Obs: local de armazenamento: é necessário que, após abertos, os frascos ou canetas de insulina estejam a temperatura inferior a 30C. Por isso, se recomenda que fiquem na geladeira, pois não temos controle sobre a temperatura do dia. Porém, isso não significa que não possamos transportá-la para o local de trabalho ou durante viagens, pois, garantindo que permaneçam em local fresco , abaixo de 30C, é possível levá-las em uma bolsa separada.
Horário da aplicação: as insulina bolus sempre são alguns minutos antes da refeição. Aplicar depois da refeição faz com que o pico de glicemia, pela alimentação, ocorra antes de a insulina fazer a sua ação no organismo. Assim, terá hiperglicemia por alguns momentos, até que a insulina tenha ação.
Já a insulina basal não depende necessariamente de refeições, pois somente irá começar a atuar após algumas horas.
Injetar a insulina em pele seca e limpa
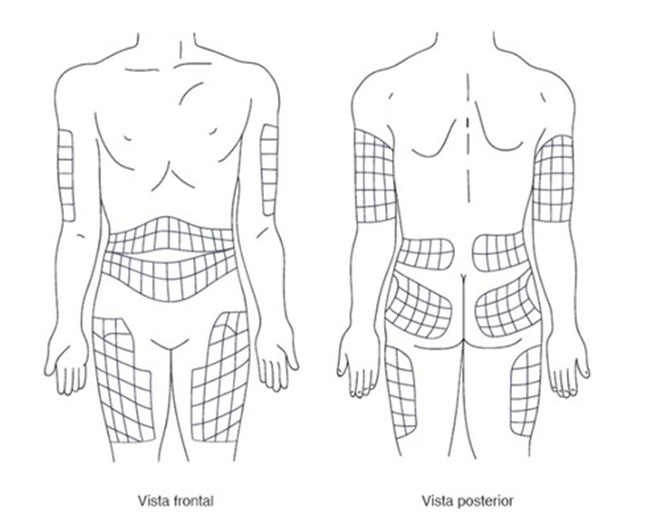
Aplicar no subcutâneo, nas regiões recomendadas para aplicação.
O ideal é sempre fazer o rodízio dos locais de aplicação, para evitar enrijecimento do subcutâneo, dificultando a absorção da insulina e reduzindo a dose aplicada.
Deve-se fazer a prega da camada de gordura, e aplicar a agulha perpendicular a pele, injetando toda a dose de insulina. Nas canetas, o botão deve ser apertado até o final. Devemos esperar alguns segundos antes de retirar a agulha da pele (uns 5 segundos), para dar tempo de toda a solução entrar no subcutâneo.
A agulha da caneta ou seringa devem ser trocadas todo dia (uma por dia, isto é).
Erros que podem acontecer:
- Aplicar insulina sobre a roupa
- Em caso de seringas, não retirar o ar antes de pegar a dose. Isso reduzirá a dose aplicada.
- Em caso de uso da NPH, não homogeneizar frasco
- Pegar a NPH antes da regular na seringa.
- Não apertar todo o botão da caneta
- Não esperar alguns segundos antes de retirar a agulha.
No caso das insulinas NPH e Regular,
A o frasco de NPH ou caneta devem ser homogeneizados, isto é, sacudidos ou enrolados por algumas vezes, até toda a solução se tornar branca (umas 20 vezes). Caso contrário, a parte branca fica acumulada na parte de baixo e só é injetado a parte transparente. Assim, sua duração de ação será encurtada, sendo igual a regular, pois é a molécula de protamina, a substância branquinha, que faz o prolongamento da ação.
As duas insulinas podem ser colocadas na mesma seringa, tendo-se só o cuidado de pegar primeiro a regular e depois a NPH.
Ver exatamente as unidades de insulina presentes em cada tracinho da seringa. A seringa de 50 ui (no total), geralmente, tem 1 unidade de insulina em cada tracinho, podendo ser administrado doses pares ou ímpares. Já a seringa de 100 ui, tem 2 unidades a cada tracinho, devendo ser administrado em doses pares somente.
6. Hipoglicemia
São níveis de glicemia abaixo de 70 mg/dL. É dividida em três níveis:
- Nível 1: valores entre 69 – 54 mg/dL
- Nível 2: valores < 54 mg/dl
- Nível 3: hipoglicemia severa (independentemente do valor, tem diminuição do estado de consciência/ desmaio, necessitando de auxílio de outra pessoa).
Quais os sintomas? Inicialmente o paciente pode sentir muita fome, suadeira, tremores, inquietação, tontura. Depois, quando se torna mais grave, pode sentir fraqueza, sonolência, sensação de desmaio e perda de consciência.
Sempre deve ser medida a glicemia, quando houve os sintomas, para confirmar a hipoglicemia e depois corrigir.
Todo paciente que usa insulina deve saber como proceder em caso de hipoglicemia, pois é uma reação muito comum, sobretudo nos ajustes iniciais de insulina.
A dose de carboidratos que corrige uma hipoglicemia são 15 gramas de carboidratos. Isso consiste aproximadamente:
- uma colher de sopa de açúcar diluída na água
- uma colher de sopa de mel
- 3 balinhas debaixo da língua
- um copo de suco de laranja ou de refrigerante normal
O ideal é evitar corrigir a hipoglicemia com alimentos que contém mais proteínas e gorduras, pois estas prolongam o tempo até a glicose ser absorvida. Por exemplo, evitar colocar o açúcar no leite integral (rico em gordura), ou corrigir com chocolate, que pode demorar para corrigir e depois até elevar demais a glicemia, provocando uma variabilidade glicêmica muito grande, o que não é bom.
Antes do Exercício: é importante que a glicemia esteja pelo menos acima de 100 mg/dL, pois o exercício pode reduzir a glicemia. Algumas vezes, o exercício pode até elevar a glicemia, porém, é algo incerto, e o que queremos evitar é a hipoglicemia.
7. Referências Bibliográficas
1. Villar, Lúcio. Insulinoterapia no Diabetes Melito tipo 1. In Endocrinologia Clínica. 7ª ed. 2021, Guanabara Koogan.
2. Salles, P. Halpern, A. Cercato, C. Diabetes Melito: Epidemiologia, Classificação e Diagnóstico. In O Essencial em Endocrinologia. p 1448 – 1457.
3. Esquemas de insulina no tratamento do diabetes mellitus tipo 1. In Diretrizes Sociedade Brasileira de Diabetes. 2019-2020. p 179-188.
4. Práticas seguras para preparo e aplicação de insulina. In Diretrizes Sociedade Brasileira de Diabetes. 2019-2020. p 179-188.

